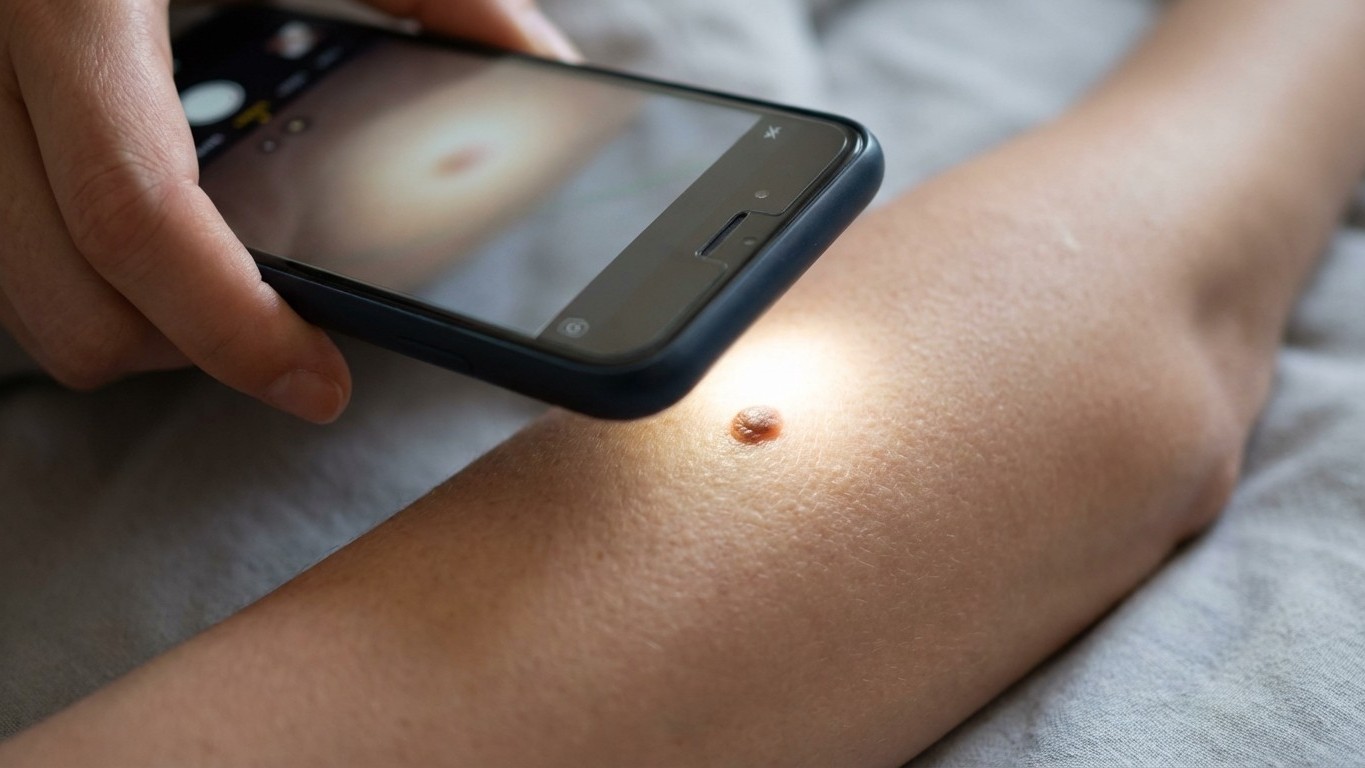
Une photo prise avec votre smartphone. Un flash déclenché sur un grain de beauté. Trente secondes plus tard, une évaluation du risque apparaît à l’écran. Ce scénario, qui aurait semblé relever de la science-fiction il y a dix ans, est aujourd’hui une réalité déployée dans des cabinets médicaux et officines de France. La question n’est plus vraiment “est-ce que ça marche ?” mais plutôt : jusqu’où peut-on aller, et à quelle vitesse doit-on y aller ?
À retenir
- Un algorithme peut reconnaître 9 mélanomes sur 10, mais il y a un revers à cette médaille
- La France manque cruellement de dermatologues : comment l’IA pourrait combler ce vide structurel
- Deux technologies radicalement différentes coexistent : laquelle sera vraiment utile ?
Le mélanome, ce cancer qu’on détecte trop tard
En 2023, près de 18 000 nouveaux cas de mélanomes cutanés ont été diagnostiqués en France métropolitaine. Un chiffre qui monte, inexorablement. Selon les données nationales de l’Institut National du Cancer, le nombre de nouveaux cas de cancers cutanés a plus que triplé entre 1990 et 2023. Et pourtant, le mélanome reste le cancer pour lequel la précocité du diagnostic change tout : pris tôt, il offre 99 % de chances de survie, d’où l’importance du dépistage.
Le problème structurel, c’est l’accès. Selon la Société Française de Dermatologie, en dix ans, la France a perdu plus de 1 000 dermatologues et n’en compte plus que 2 928 en activité. Accéder à un dermatologue en France relève du parcours du combattant : délais interminables, inégalités territoriales, renoncements aux soins de plus en plus fréquents. Dans ce contexte, même un outil imparfait qui permet d’orienter plus vite les cas urgents représente une avancée concrète.
Une IA en 15 secondes dans la poche du médecin généraliste
C’est exactement le pari de HUVY, une start-up française fondée à Royan en 2021. Ce dispositif médical numérique promet d’identifier en 15 secondes les lésions suspectes à partir d’une simple photo dermoscopique. Concrètement : le médecin, le pharmacien ou tout autre professionnel de santé prend une photo de la lésion avec son smartphone, et en 15 secondes, l’IA analyse l’image et émet une première évaluation du risque.
L’application HUVY a reçu en février 2025 le marquage CE en tant que dispositif médical de classe IIb, permettant son déploiement en soins primaires pour les médecins généralistes au cabinet et les pharmaciens en officine. Ce n’est pas un gadget de bien-être. C’est un outil réglementé, validé cliniquement. Au cours de quatre études menées avec le CHU de Nantes, les Hospices Civils de Lyon et d’autres partenaires, les performances diagnostiques de l’application ont été évaluées avec une sensibilité de 96 % et une spécificité de 72 %.
L’impact sur le terrain est mesurable. Une étude dans le Val-de-Marne a estimé que pour 100 patients adressés aux dermatologues pour suspicion de mélanome, seuls 7 avaient réellement besoin d’être envoyés. : 93 patients monopolisent inutilement des créneaux de spécialistes déjà surchargés. L’IA, utilisée comme filtre, permettrait de retourner cette proportion. La valeur prédictive positive de suspicion clinique des médecins généralistes était de 23,5 % et augmentait à 31,6 % lorsque la décision était assistée par le réseau neuronal convolutif. La moitié des lésions excisées ou adressées à un dermatologue aurait pu être diagnostiquée comme bénigne en soins primaires si les résultats de l’IA avaient été appliqués.
Le smartphone grand public : utile, mais pas suffisant
Côté applications disponibles directement pour le grand public, l’offre existe depuis plusieurs années. SkinVision, dispositif médical avec marquage CE européen, fonctionne selon un principe similaire : photographier une lésion suspecte et recevoir une indication de risque en 30 secondes. Ses utilisateurs ont réalisé plus de 3,5 millions d’évaluations de risque, et la plateforme revendique avoir permis de détecter plus de 50 000 cas de mélanome et autres cancers de la peau.
Mais soyons honnêtes sur les limites. Ces outils peuvent alerter plus tôt les utilisateurs et désengorger les cabinets, mais leur spécificité reste insuffisante. Un algorithme performant peut reconnaître 9 mélanomes sur 10, mais il peut mal classer de nombreuses lésions. Une photo floue, une mauvaise distance, une lumière ambiante saturée : une photo prise dans une mauvaise lumière ou avec un appareil basique peut tromper l’algorithme.
Il y a aussi un angle mort rarement évoqué dans les communiqués de presse : les bases d’images contiennent encore peu de phototypes foncés, certaines prises de vue sont mal cadrées ou surexposées, et les lésions atypiques peuvent dérouter le modèle. Tout l’enjeu actuel est donc de créer des bases multicentriques diversifiées pour que l’IA soit vraiment inclusive et efficace chez un grand nombre de patients. Une IA entraînée principalement sur des peaux claires n’est pas une IA universelle. Vendre une promesse de détection sans mentionner ce biais, c’est un problème de santé publique.
Scanner à 92 caméras à Marseille, app à 10 € sur votre téléphone : deux mondes parallèles
Pendant que certains testent des applications grand public, des hôpitaux universitaires français déploient des technologies d’un tout autre calibre. À l’hôpital universitaire de la Conception à Marseille, en une seconde à peine, les 92 appareils photo d’une machine scannent toute la surface de la peau. Sur l’écran, un avatar numérique apparaît en 3D, avec des dizaines de triangles pointant les grains de beauté classés ensuite par l’IA. Cette technologie importée des États-Unis représente un investissement de 500 000 euros par appareil, et seuls trois établissements français en possèdent actuellement.
Deux vitesses, donc. D’un côté, une médecine de précision hyperspécialisée, réservée aux patients à très fort risque. De l’autre, une médecine de premier recours augmentée par l’IA, qui peut se déployer chez un généraliste de campagne ou dans une pharmacie de bourg. Ces deux approches ne s’opposent pas : elles se complètent, à condition de bien définir qui fait quoi. HUVY, par exemple, se positionne comme un outil de type TROD (Test Rapide d’Orientation Diagnostique) et non pas comme un outil de diagnostic : le spécialiste reste le seul capable de poser un diagnostic après examen et exérèse de la lésion.
C’est là que la promesse marketing peut devenir dangereuse. Aucune application n’a encore montré scientifiquement son utilité dans la pratique courante : elles offrent certes un suivi des lésions suspectes pour le patient, mais ce ne sont pas toujours celles qui sont vraiment dangereuses. Un faux négatif sur une application grand public, et un utilisateur rassuré à tort ne consulte pas. La vraie question n’est donc pas “l’IA détecte-t-elle le mélanome ?” mais “dans quel circuit de soin cette détection s’inscrit-elle ?”
La prochaine étape sera probablement réglementaire autant que technologique. La démocratisation de ces outils passera par une clarification des responsabilités médicales, par des bases d’apprentissage enfin représentatives de toutes les peaux, et par un remboursement à la hauteur de l’enjeu de santé publique. Le nombre de cancers de la peau pourrait augmenter de 50 % d’ici 2040 selon les projections mondiales. Le flash de votre smartphone ne sauvera pas tout le monde, mais il pourrait bien, intégré intelligemment dans le parcours de soins, éviter que des milliers de mélanomes soient diagnostiqués trop tard.
Source : sciencepost.fr